Você já sentiu aquela dor nas costas que parece não ter fim? Muitas vezes, ela pode ser mais do que um simples incômodo. Pode ser um sinal de um problema na coluna vertebral, como a hérnia de disco. Essa condição afeta milhões de pessoas no mundo todo, inclusive no Brasil.
Dados mostram que 15% da população mundial sofre com esse problema. Aqui no Brasil, 70% das pessoas acima de 40 anos enfrentam dores na coluna. A boa notícia? Em 97% dos casos, é possível tratar sem cirurgia.
Neste artigo, você vai entender as causas, sintomas e melhores formas de tratamento. Vamos falar sobre como identificar os sinais e buscar ajuda especializada. Acompanhe e descubra como aliviar a dor e melhorar sua qualidade de vida.
Principais aprendizados
- A hérnia de disco é uma das principais causas de dor nas costas
- 15% da população mundial sofre com esse problema
- 70% dos brasileiros acima de 40 anos têm problemas na coluna
- 97% dos casos não precisam de cirurgia
- O diagnóstico precoce é essencial para um tratamento eficaz
Médico especialista em hérnia de disco
O Neurocirurgião é o especialista hérnia de disco, atuando na prevenção, diagnóstico e tratamento.
É o médico que se dedica a cuidar das doenças que acometem medula espinal e coluna vertebral.
Dr. Thiago Sipriano é um médico Neurocirurgião que atende atualmente cidade de São Paulo, próximo ao parque Ibirapuera.
Dr. Thiago Sipriano fez sua formação no Hospital São Paulo (Escola Paulista de Medicina/Unifesp), onde fez residência médica com dedicação exclusiva durante 5 anos, para se tornar especialista em Neurocirurgia pela Sociedade Brasileira de Neurocirurgia e Associação Médica Brasileira.
É sempre importante se certificar que o seu médico é especialista com registro no CRM e também avaliar quais opiniões dos seus pacientes prévios.
O site Doctorália e o Google são dois excelentes meios para conhecer um pouco mais sobre o Neurocirurgião que pretende consultar.

O Dr. Thiago Sipriano é especialista e faz um tratamento personalizado e de excelência para hérnias de disco
A consulta com Dr. Thiago Sipriano é única. O foco é sempre entender toda a história, realizar o exame físico detalhado, analisar exames anteriores e solicitar novas, caso seja necessário.
Para assim realizar um plano de acompanhamento e tratamento personalizado para o seu caso.
A consulta é realizada de forma calma e cordial, durando em torno de uma hora, com todas as dúvidas sendo esclarecidas com clareza, para um melhor resultado do tratamento.
Veja opiniões de pacientes que já realizaram cirurgias com Dr. Thiago Sipriano:




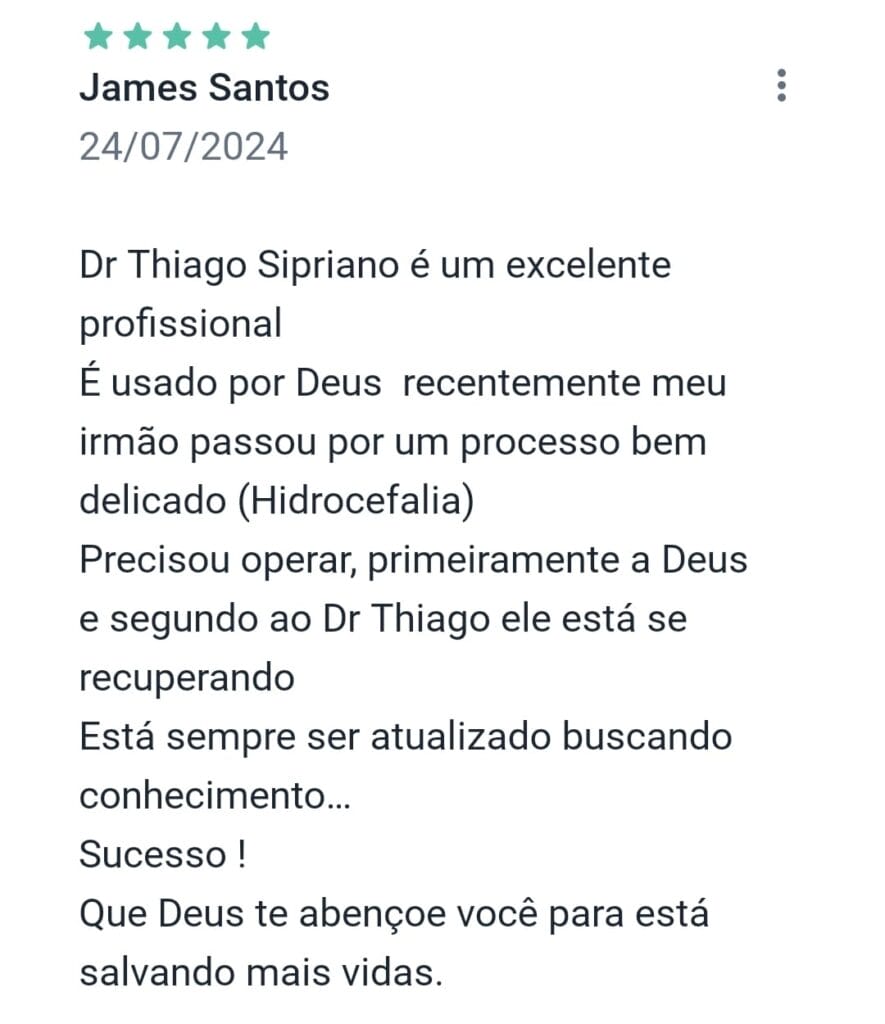
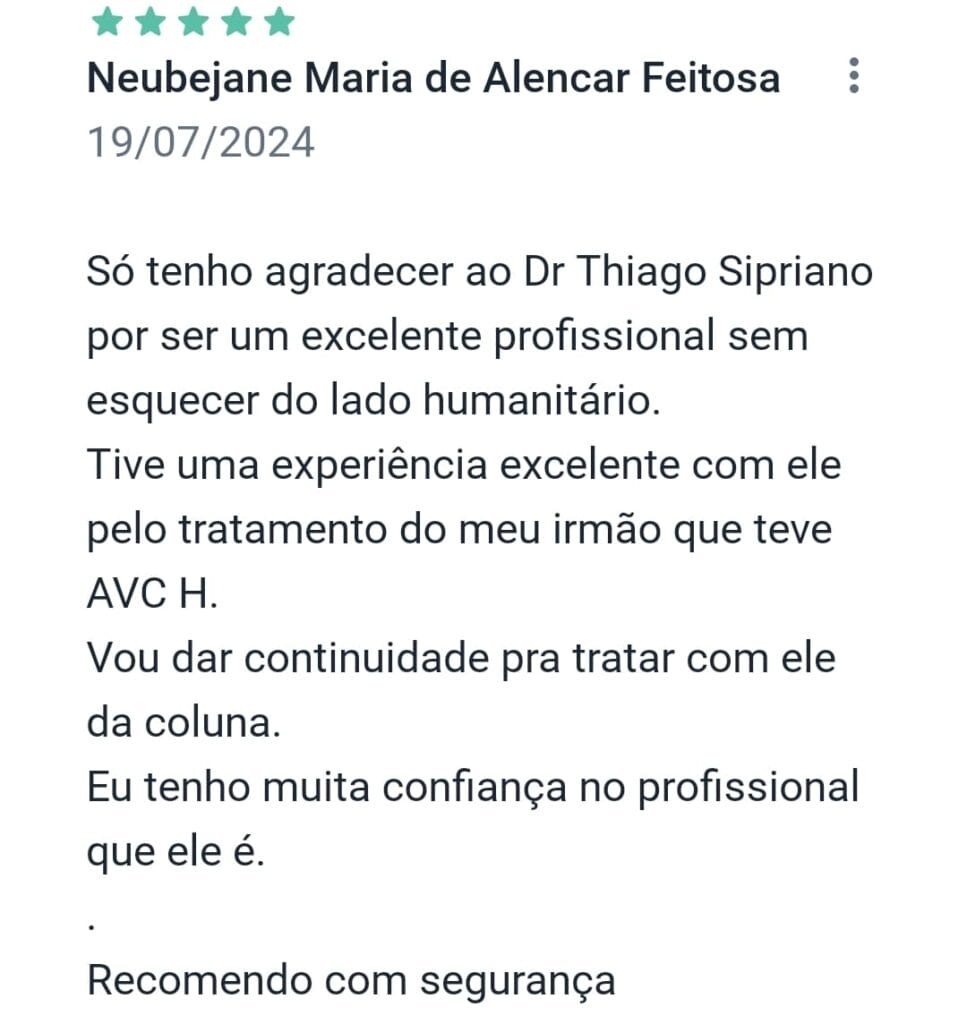

Agende sua consulta com um especialista em coluna hoje mesmo!
O que é HÉRNIA DE DISCO?
Muitas pessoas sentem dores nas costas sem saber que podem estar relacionadas a um problema específico na estrutura da coluna. Quando falamos dessa condição, estamos nos referindo a uma alteração nos discos que ficam entre as vértebras
A coluna vertebral é formada por 33 vértebras, que são os ossos que formam a coluna.
Entre duas vértebras existe uma estrutura que funciona como um “amortecedor” para os ossos.
As hérnias de disco são mais comuns na região lombar e quando comprimem os nervos causam a chamada ciática ou lombociatalgia, uma dor lombar com irradiação para uma ou ambas as pernas, com forte intensidade e que muitas vezes leva a uma limitação importante e prejuízo da qualidade de vida.
As hérnias de disco na região cervical é o segundo segmento mais acometido, podem causar dores intensas com irradiação para os membros superior, a chamada cervicobraquialgia, além de frequentemente causarem compressão da medula cervical, ocasionando perda de força e sensibilidade nos braços e pernas, uma condição muito delicada que requer tratamento em regime de urgência.
Menos comuns e ainda mais graves são as hérnia da região torácica ou dorsal, sendo o sintoma mais comum perda de força nos membros inferiores, podendo causar paraplegia.
Composição do disco intervertebral
Cada disco é formado por duas partes principais:
- Núcleo pulposo: uma substância gelatinosa que age como amortecedor
- Anel fibroso: uma camada externa resistente de tecido cartilaginoso
Juntos, eles permitem movimentos suaves e protegem as vértebras de impactos. Com o tempo, esses discos podem sofrer desgaste natural.
Como ocorre o extravasamento do núcleo pulposo
O processo começa com pequenas fissuras no anel fibroso. Aos poucos, o núcleo pulposo pode escapar por essas aberturas. Isso acontece em três estágios principais:
- Protrusão: o disco se deforma, mas o anel ainda está intacto
- Extrusão: o núcleo rompe completamente o anel fibroso
- Sequestro: parte do material migra para outros locais
Quando esse material entra em contato com nervos próximos, causa dor e inflamação. Os discos mais afetados são geralmente entre as vértebras L4/L5 e L5/S1.
Muitos fatores podem contribuir para o desenvolvimento desse problema na coluna. Alguns dependem do nosso estilo de vida, enquanto outros são inevitáveis. Entender essas causas ajuda na prevenção e no tratamento adequado.
O envelhecimento é um fator natural, mas alguns hábitos podem acelerar esse processo. Manter a coluna saudável é essencial para prevenir complicações.
Principais causas da hérnia de disco
Muitos fatores podem contribuir para o desenvolvimento desse problema na coluna. Alguns dependem do nosso estilo de vida, enquanto outros são inevitáveis. Entender essas causas ajuda na prevenção e no tratamento adequado.
Fatores de risco modificáveis
O sedentarismo é um dos maiores vilões. Ficar muito tempo sentado enfraquece os músculos que sustentam a coluna. Profissões que exigem ficar na mesma posição por horas aumentam o risco.
A postura inadequada no dia a dia também pesa. Curvar as costas ao usar o celular ou trabalhar em mesa baixa força os discos. Pequenos erros repetidos causam grandes danos com o tempo.
O levantamento de peso sem técnica correta é perigoso. Operários e motoristas estão entre os mais afetados. Vibrações constantes, como em caminhões, triplicam as chances de desenvolver o problema.
O tabagismo reduz em 25% o fluxo sanguíneo para os discos. Sem nutrientes adequados, eles se desgastam mais rápido. Parar de fumar é essencial para proteger a coluna.
Fatores de risco não-modificáveis
Os fatores hereditários têm papel importante. Estudos mostram que pessoas com parentes próximos que tiveram o problema têm risco quatro vezes maior. A genética influencia na resistência dos discos.
O envelhecimento natural também conta. Com os anos, os discos perdem água e flexibilidade. Isso os torna mais suscetíveis a lesões, mesmo sem grandes esforços.
Algumas profissões são mais arriscadas. Motoristas profissionais, por exemplo, enfrentam vibração constante e longas horas sentados. Operários que carregam peso diariamente também estão no grupo de risco.
Tipos de hérnia de disco
Nem todas as lesões na coluna são iguais. O problema pode se manifestar de formas diferentes, dependendo do estágio e da gravidade. Conhecer essas variações ajuda a entender melhor o quadro e buscar o tratamento adequado.
Hérnia protrusa
É o tipo mais comum e menos grave. Ocorre quando o disco se deforma, mas o anel fibroso ainda está intacto. Cerca de 60% dos casos não apresentam sintomas.
Na ressonância magnética, aparece como uma leve saliência. Muitas vezes, a dor é leve e melhora com repouso. Exercícios de fortalecimento costumam ser suficientes para aliviar o desconforto.
Hérnia extrusa
Aqui, o material do núcleo já rompeu completamente o anel fibroso. Pode causar compressão nos nervos próximos, levando a dores intensas.
Em 35% dos casos, é necessária intervenção médica. O tratamento pode incluir fisioterapia específica ou, em situações mais graves, procedimentos minimamente invasivos.
Hérnia sequestrada
É a forma mais avançada, quando parte do material migra para o canal vertebral. A boa notícia? 80% desses casos têm reabsorção espontânea em até 6 meses.
Em emergências, quando há perda de força ou controle da bexiga, a cirurgia pode ser indicada. Felizmente, esses casos são raros.
Cada tipo exige uma abordagem diferente. O diagnóstico preciso por imagem é essencial para definir o melhor plano de ação. Com o tratamento certo, a maioria das pessoas recupera a qualidade de vida.
A coluna vertebral é dividida em áreas que podem apresentar problemas distintos. Cada segmento tem características próprias que influenciam nos sintomas e tratamentos necessários.
Sintomas mais comuns da hérnia de disco
Reconhecer os sinais desse problema na coluna é fundamental para buscar ajuda no momento certo. Muitas vezes, os sintomas começam leves, mas podem evoluir rapidamente se não tratados.
A dor neuropática é um dos primeiros alertas. Ela costuma ser descrita como uma fisgada ou queimação que irradia para outras áreas. Cerca de 78% dos pacientes relatam piora durante a noite, dificultando o sono.
Outros sinais comuns incluem:
- Formigamento persistente nas pernas ou braços
- Fraqueza muscular em membros específicos
- Dificuldade para manter certas posições por muito tempo
“O sinal de Lasègue é positivo em 89% dos casos na região lombar, indicando compressão nervosa.”
Quando o problema afeta a área L5-S1, pode haver perda do reflexo aquileu. Isso se manifesta como dificuldade para ficar na ponta dos pés ou mudanças na marcha.
Alguns sintomas exigem atenção imediata:
- Dificuldade para controlar a bexiga ou intestino
- Perda de sensibilidade na região genital
- Fraqueza progressiva nas pernas
Esses podem indicar a síndrome da cauda equina, uma emergência médica. Nesses casos, a intervenção rápida é crucial para evitar sequelas.
A diferença entre dor mecânica e inflamatória também é importante. A primeira melhora com repouso, enquanto a segunda persiste mesmo parado. Identificar esse padrão ajuda no diagnóstico correto.
As atividades diárias costumam ser bastante afetadas. Desde dificuldade para calçar os sapatos até levantar peso. Observar essas limitações ajuda a entender a gravidade do quadro.
Como é feito o diagnóstico
O caminho para um tratamento eficaz começa com um diagnóstico preciso e detalhado. Médicos especialistas combinam avaliação clínica com exames modernos para identificar a causa exata dos sintomas.
Avaliação clínica completa
O primeiro passo é uma conversa detalhada sobre os sintomas. O médico pergunta sobre:
- Localização exata da dor
- Atividades que pioram ou melhoram o desconforto
- Histórico médico familiar
Em seguida, vem o exame físico. O especialista realiza testes específicos para avaliar:
- Reflexos e força muscular
- Sensibilidade em diferentes áreas
- Amplitude de movimentos
Tecnologias de imagem avançadas
Quando necessário, os médicos solicitam exames imagem para confirmar o diagnóstico. A ressonância magnética é o padrão ouro, com 92% de sensibilidade.
Outras opções incluem:
- Tomografia computadorizada (78% de sensibilidade)
- Raios-X para avaliar alinhamento vertebral
- Eletroneuromiografia para função nervosa
Novas tecnologias como a ressonância magnética em posição ortostática trazem ainda mais precisão. Elas mostram a coluna sob carga, revelando problemas que passariam despercebidos.
A avaliação postural completa o quadro, identificando hábitos que podem estar contribuindo para o problema. Tudo isso garante um plano de tratamento personalizado e eficaz.
Tratamentos não-cirúrgicos para hérnia de disco
Felizmente, a maioria dos casos pode ser resolvida sem intervenção cirúrgica. Com os métodos certos, é possível aliviar a dor e recuperar a mobilidade. O segredo está em combinar diferentes abordagens terapêuticas.
Fisioterapia e RPG
A fisioterapia é uma das principais aliadas no tratamento. O método McKenzie, por exemplo, apresenta 74% de eficácia na redução dos sintomas. Ele foca em exercícios específicos para realinhar a coluna.
A Reeducação Postural Global (RPG) também traz ótimos resultados. Ela trabalha:
- Correção da postura
- Alongamento de cadeias musculares
- Consciência corporal
Protocolos de 12 semanas costumam reduzir em 40% as chances de recidiva. Técnicas de neurodinâmica ajudam na descompressão dos nervos afetados.
Medicação e repouso
Os analgésicos são importantes no controle da dor aguda. Porém, o uso de opioides deve ser limitado a 7 dias. Anti-inflamatórios e relaxantes musculares completam o tratamento medicamentoso.
O repouso relativo é indicado nas primeiras 48 horas. Depois, é essencial retomar gradualmente as atividades. Ficar parado por muito tempo pode piorar o quadro.
Exercícios de fortalecimento
O fortalecimento muscular é a chave para prevenir novas crises. O programa ideal tem três fases:
- Fase aguda: exercícios leves para alívio da dor
- Fase subaguda: aumento gradual da intensidade
- Fase de manutenção: prevenção a longo prazo
A integração com pilates clínico traz benefícios extras. Ele melhora a flexibilidade e o controle postural. Com o tempo, a coluna volta a funcionar normalmente na maioria dos casos.
Quando a cirurgia é necessária?
Em alguns casos específicos, os tratamentos convencionais podem não ser suficientes. A intervenção cirúrgica se torna uma opção quando há riscos graves para a saúde ou quando a qualidade de vida está muito comprometida.
Indicações absolutas para o procedimento
Existem situações em que a cirurgia é inevitável. Os principais critérios incluem:
- Perda progressiva de força muscular
- Dificuldade para controlar a bexiga ou intestino
- Dor incapacitante que não melhora após 6 semanas de tratamento
“Pacientes com síndrome da cauda equina têm indicação cirúrgica imediata, com janela de até 48 horas para melhor prognóstico.”
Técnicas modernas de intervenção
Atualmente, existem várias opções disponíveis. A endoscopia apresenta taxa de sucesso de 92%, superior aos 85% da técnica convencional. É menos invasiva e permite retorno ao trabalho em pouco tempo.
O que esperar da recuperação
O pós-operatório varia conforme o método utilizado. Em geral, segue um protocolo em 4 etapas:
- Repouso relativo nas primeiras 24 a 48 horas
- Fisioterapia leve a partir dos primeiros dias
- Exercícios de fortalecimento após 1 mês
- Retorno gradual às atividades
Complicações como fibrose epidural ocorrem em menos de 5% dos casos. A taxa de recidiva em 5 anos é de apenas 7% quando o protocolo é seguido corretamente.
Novos biomateriais estão revolucionando os resultados. Eles ajudam na regeneração dos tecidos e reduzem o tempo de recuperação. A escolha da técnica ideal deve ser feita em conjunto com o especialista.
Cuidados especiais para gestantes
A gravidez traz mudanças significativas no corpo da mulher, especialmente na coluna. Estudos mostram que 80% das gestantes sofrem com dores lombares. Isso ocorre devido ao aumento de 15° na hiperlordose, que sobrecarrega a região.
O hormônio relaxina, produzido em maior quantidade, afeta as articulações pélvicas. Isso pode causar instabilidade no cinturão pélvico. Felizmente, existem formas de aliviar esses desconfortos.
Adaptar o ambiente de trabalho é essencial. Algumas dicas simples fazem diferença:
- Ajustar a altura da cadeira para manter os pés apoiados
- Usar apoio lombar para reduzir a hiperlordose
- Fazer pausas a cada hora para alongar
“O uso de cintas específicas reduz em 60% a dor lombar durante a gestação, segundo estudos recentes.”
A hidroterapia é uma excelente opção para exercícios seguros. A água reduz o impacto nas articulações e alivia a pressão na coluna. Muitas gestantes relatam melhora significativa após algumas sessões.
Para cada trimestre, existem adaptações posturais específicas:
- Primeiro trimestre: focar em fortalecimento do core
- Segundo trimestre: exercícios para alinhamento pélvico
- Terceiro trimestre: técnicas de relaxamento muscular
O manejo farmacológico requer cuidados extras. Muitos medicamentos comuns não são indicados durante a gravidez. Sempre consulte seu obstetra antes de tomar qualquer remédio para dor.
Preparar-se para o parto também ajuda. Aprender posições que aliviam a pressão no cinturão pélvico pode prevenir lesões. No pós-parto, a hidroterapia continua sendo uma grande aliada para a recuperação.
Com os cuidados certos, é possível passar pela gestação com mais conforto. Pequenas mudanças no dia a dia fazem grande diferença na saúde da coluna.
Como prevenir a hérnia de disco
Manter a coluna saudável é mais simples do que muitos imaginam. Pequenas mudanças no dia a dia podem reduzir em até 35% o risco de desenvolver problemas. A prevenção combina hábitos inteligentes com cuidados específicos.
Exercícios que fazem diferença
O fortalecimento do core é essencial para proteger a coluna. Pesquisas mostram que trabalhadores que dedicam 7 minutos diários a esses exercícios têm menos dores. Veja os mais eficazes:
- Prancha abdominal: fortalece músculos profundos
- Alongamentos para cadeia posterior
- Exercícios de respiração diafragmática
O protocolo “Coluna Saudável” em 5 passos tem 89% de eficácia. Ele combina movimentos simples com pausas estratégicas durante o trabalho.
Postura no trabalho e em casa
A ergonomia correta evita sobrecarga nos discos. Para quem trabalha em home office, algumas adaptações são fundamentais:
- Ajustar a altura da tela na linha dos olhos
- Usar apoio para os pés
- Fazer micropausas a cada 50 minutos
A hidratação adequada também conta. Os discos precisam de água para manter sua elasticidade. Beber 2 litros por dia ajuda na nutrição discal.
Suplementos como colágeno tipo II podem complementar os cuidados. Eles ajudam na regeneração dos tecidos da coluna. Combinados com hábitos saudáveis, formam uma proteção poderosa.
Mitos e verdades sobre hérnia de disco
Existem muitas informações contraditórias sobre problemas na coluna. Pesquisas mostram que 68% dos pacientes acreditam em mitos que podem prejudicar o tratamento. Vamos esclarecer as dúvidas mais comuns com base em evidências científicas.
O repouso absoluto é um dos maiores enganos. Ficar totalmente parado por mais de 48 horas pode piorar a inflamação. O ideal é manter movimentos leves e controlados.
Sobre calor vs frio, a regra é clara:
- Primeiras 72 horas: compressas frias para reduzir inchaço
- Após esse período: calor úmido para relaxar a musculatura
“Estudos da Sociedade Brasileira de Coluna mostram que 58% dos pacientes têm melhora significativa com acupuntura.”
A quiropraxia pode ajudar, mas exige cuidado. Manipulações sem diagnóstico preciso são arriscadas. Sempre consulte um especialista antes de qualquer ajuste vertebral.
Alguns mitos perigosos que precisam ser desmentidos:
- “Problemas na coluna só acontecem com idosos” – Falso: 40% dos casos ocorrem entre 30-50 anos
- “Cirurgia é a única solução” – Errado: 97% melhoram sem procedimentos invasivos
- “Dor sempre significa gravidade” – Nem sempre: a intensidade não reflete necessariamente o tamanho do problema
A massagem pode aliviar sintomas, mas não trata a causa. Técnicas como liberação miofascial ajudam na dor muscular, mas não agem diretamente nos discos.
Cuidado com promessas milagrosas. Tratamentos que garantem cura em poucas sessões geralmente não têm comprovação científica. A recuperação adequada exige tempo e acompanhamento profissional.
Dados reais mostram complicações graves em 12% dos casos onde pacientes seguiram conselhos errados. A desinformação pode atrasar o diagnóstico correto e agravar o quadro.
Para esclarecer dúvidas, consulte sempre fontes confiáveis como:
- Posicionamentos oficiais de sociedades médicas
- Estudos publicados em revistas científicas
- Profissionais com especialização comprovada
Com informação de qualidade, fica mais fácil tomar decisões acertadas sobre seu tratamento. A saúde da sua coluna merece cuidados baseados em evidências, não em crenças populares.
Impacto da hérnia de disco na qualidade de vida
Conviver com dores persistentes na coluna vai além do desconforto físico. Estudos mostram que 43% dos pacientes desenvolvem transtornos de ansiedade ou depressão. Isso acontece porque as limitações físicas afetam diretamente a rotina e a autoestima.
No ambiente profissional, os números são alarmantes. Há 28% de redução na produtividade em casos crônicos. O absenteísmo aumenta em 3 vezes quando a dor se torna incapacitante. Dados do INSS revelam que 18% dos afastamentos estão relacionados a problemas na coluna.
Os custos sociais também pesam no orçamento familiar. O tratamento contínuo gera despesas médias de R$ 15.200 por ano. Muitas vezes, inclui:
- Sessões de fisioterapia
- Medicações específicas
- Adaptações no ambiente doméstico
As relações pessoais sofrem mudanças significativas. 65% dos pacientes relatam dificuldades em atividades simples, como brincar com os filhos. O isolamento social aparece como consequência comum.
Estratégias multidisciplinares fazem diferença. Combinar acompanhamento psicológico com adaptações no trabalho traz melhores resultados. Pequenas mudanças no ambiente laboral podem incluir:
- Ajuste na altura da mesa
- Intervalos regulares para alongamento
- Uso de cadeiras ergonômicas
A boa notícia? Com o tratamento adequado, 72% dos pacientes retomam suas atividades normais em até 6 meses. O segredo está no diagnóstico precoce e no plano personalizado de recuperação.
Cuidar da saúde da coluna é essencial para manter uma qualidade de vida plena. Como vimos, a prevenção é a melhor estratégia, com exercícios simples e hábitos posturais corretos.
O acompanhamento multidisciplinar faz toda diferença nos resultados. Diagnóstico precoce e tratamento adequado garantem bons prognósticos na maioria dos casos.
Se você sente dores frequentes, não ignore os sinais. Busque orientação especializada para evitar complicações. Com os cuidados certos, é possível viver bem e sem limitações.
Para mais informações, consulte profissionais de confiança ou acesse canais especializados. Sua coluna agradece!
Quais os principais fatores associados a dor lombar ou cervical que devo me preocupar e procurar um Neurocirurgião com urgência?
- Dor cervical ou lombar com irradiação para os membros superior ou inferiores
- Perda de força ou sensilidade
- Perda do controle da bexiga e intestino.
Qual exame é necessário para diagnóstico de hérnia de disco?
A parte mais importante da medicina de qualidade está centrada no paciente.
A melhor forma de esclarecer o melhor tratamento e consulta com um Neurocirurgião capacitado, para análise detalhada do quadro e definição da melhor forma de tratamento.
Uma importante parte da consulta é a realização de uma história completa e um exame físico detalhado.
A ressonância magnética da coluna é o principal exame complementar para identificação das hérnias de disco e suas relação com a medula e os nervos.
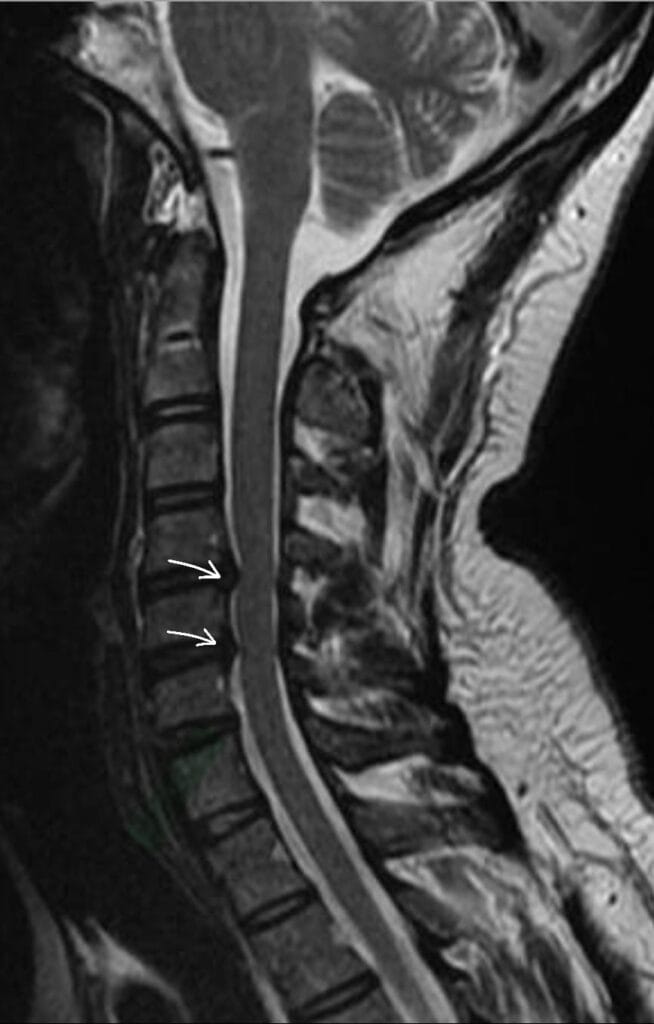
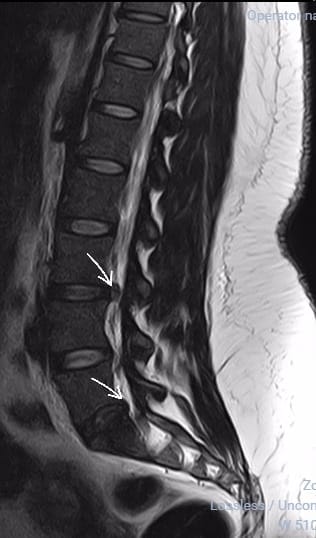
Tratamento para hérnia de disco – é necessário operar?
A grande maioria das hérnias de disco apresentam melhora espontânea dentro das primeiras semanas, atingindo taxas de melhora da dor ciática acima de 95% em alguns estudos.
Na fase inicial que o paciente apresenta dor ciática intensa e incapacitante está indicado o uso de analgésicos comuns e anti-inflamatório, além de repouso relativo, acupuntura e infiltrações/bloqueios anestésicos.
É importante evitar repouso absoluto e o retorno progressivo as atividades deve ser iniciado assim que possível.
Paciente com dores persistente por mais que 4 semanas ou de muito difícil controle podem se beneficiar de procedimentos minimamente invasivos para o tratamento da dor ocasionada pela compressão do nervo pela hérnia de disco (lombocitalgia ou cervicobraquialgia).
A infiltração ou bloqueio anestésico é a principal modalidade de tratamento minimamente invasivo, tem por objetivo alívio imediato da dor, com aplicação de anestésico e anti-inflamatório muito próximo do nervo, devolvendo a qualidade de vida ao paciente e servindo como uma ponte para que seja possível iniciar a reabilitação física com fisioterapia e fortalecimento muscular.
A infiltração/bloqueio da coluna vertebral pode proporcionar alívio das dores por semanas a meses. Durante esse período o corpo age por diversos mecanismos para reabsorção da hérnia.
As principais indicações de tratamento cirúrgico são: dor refratária persistindo por mais de 4 a 6 semanas; Perda de força ou sensibilidade; Perda do controle dos esfíncteres, a chamada síndrome da cauda equina, condição muito grave, podendo causar sequelas neurológicas definitivas.
Quais as principais formas de tratamento cirúrgico?
Atualmente o Neurocirurgião tem em mãos além do seu treinamento que deve ser de excelência, diversos instrumentos e tecnologias de última geração que permitem máxima segurança e muito baixo risco para as cirurgias de hérnia de disco, quando estão indicadas.
A menor cirurgia que dispomos é a retirada simples da hérnia, que pode ser feita com auxílio de microscópio cirúrgico ou por endoscopia (por vídeo – cirurgia minimamente invasiva).
A microdiscectomia (com microscópio) ou discectomia endoscópica (por vídeo – cirurgia minimamente invasiva) tem como principal objetivo a melhora da dor irradiada para os braços ou pernas.
A cirurgia por vídeo da coluna (endoscopia de coluna vertebral) tem como principais vantagens um menor dano aos tecidos, menor tempo cirúrgico e menor tempo de internação hospitalar, proporcionando uma recuperação mais rápida e tranquila.
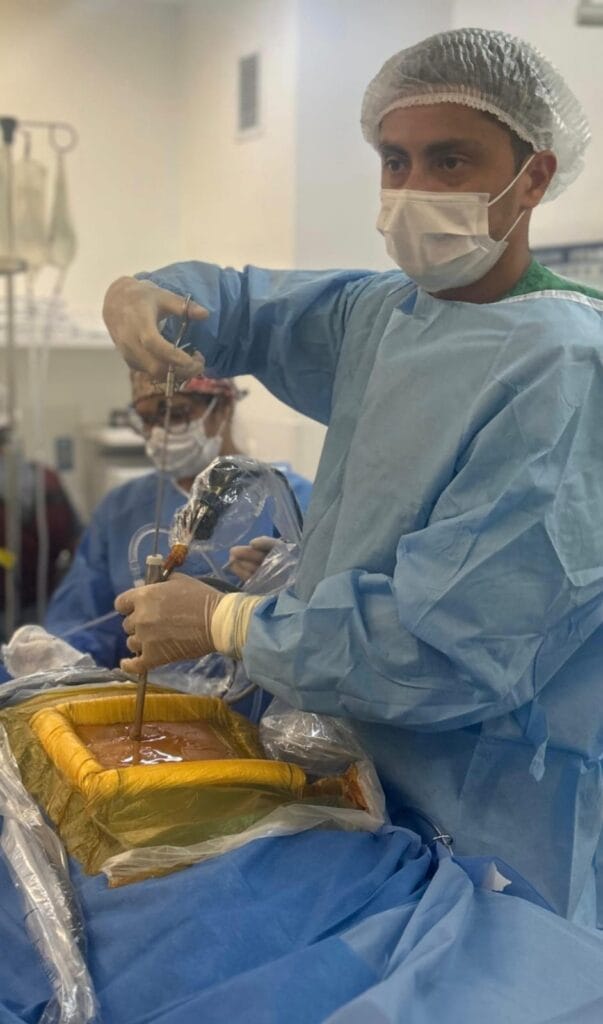
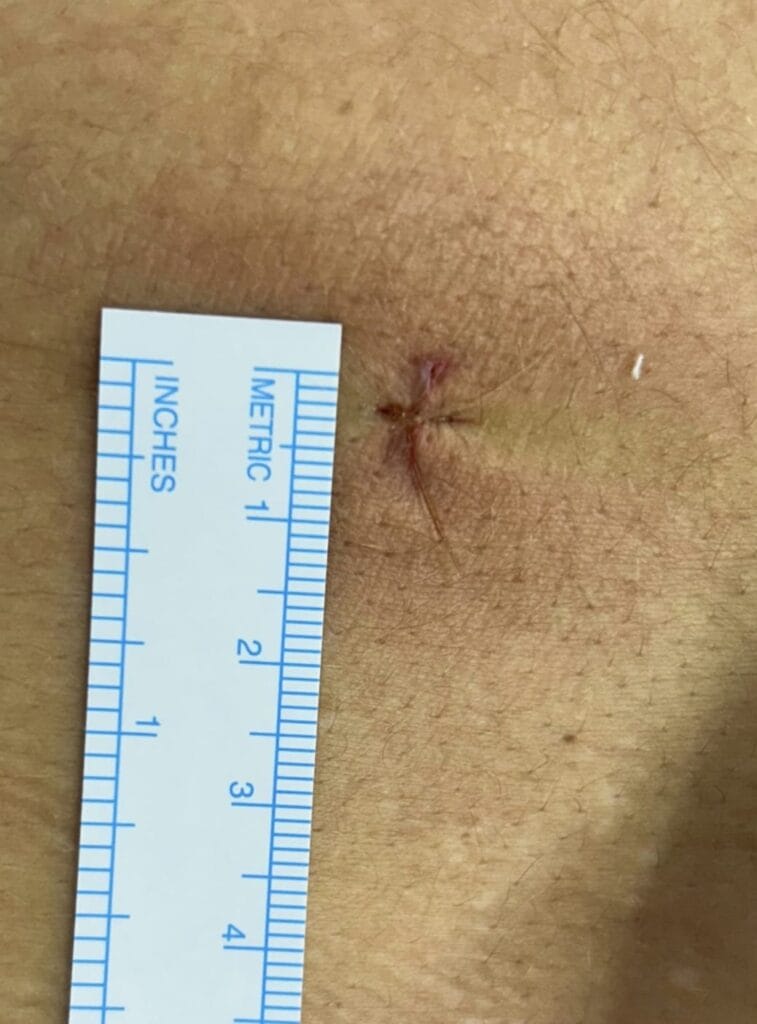
O Que é a Cirurgia Endoscópica da Coluna?
A cirurgia endoscópica da coluna é uma técnica minimamente invasiva que permite tratar doenças como hérnia de disco, estenose do canal vertebral e compressão nervosa por meio de pequenas incisões, reduzindo o trauma cirúrgico e acelerando a recuperação do paciente.
Principais vantagens:
- Recuperação mais rápida e retorno precoce às atividades diárias.
- Menos dor no pós-operatório.
- Procedimento seguro, realizado com tecnologia avançada.
- Menor risco de complicações.
Quando a Cirurgia Endoscópica é Indicada?
Esse procedimento é indicado para pacientes que apresentam:
- Dor crônica na coluna que não melhora com tratamentos clínicos.
- Hérnia de disco cervical ou lombar com compressão de nervos.
- Estenose do canal vertebral, causando dor irradiada e limitação de caminhar
- Dor ciática ou cervicobraquialgia devido à compressão nervosa.
Como Funciona a Cirurgia Endoscópica?
1. Pequena Incisão: Um corte de aproximadamente 7 mm é realizado na região afetada.
2. Uso do Endoscópio: Câmeras de alta resolução permitem uma visão detalhada da região.
3. Remoção Precisa: O cirurgião remove a hérnia de disco e estruturas que causam compressão aos nervos.
4. Recuperação Rápida: O paciente recebe alta no mesmo dia ou no dia seguinte.
O Dr. Thiago Sipriano é Neurocirurgia Especialista em Cirurgia Endoscópica da Coluna Vertebral.
Nos casos em que existe a necessidade de retirada completa do disco intervertebral (junto com a hérnia de disco) dispomos de 2 técnicas principais:
- Artodese da coluna – técnica na qual retiramos totalmente o disco e substituímos por uma próteses fixas, tornando o segmento estável e imóvel. A artrodese pode ser realizada por uma via anterior ou posterior, tanto na coluna cervical, quanto na lombar.
- Artroplastia cervical ou lombar– técnica na qual retiramos totalmente o disco e substituímos por uma prótese móvel, mantendo portanto a mobilidade do segmento da coluna operado. Essa técnica está indicada principalmente para pacientes com menos de 60 anos que apresentam a mobilidade da coluna preservada e sem sinais de instabilidade.
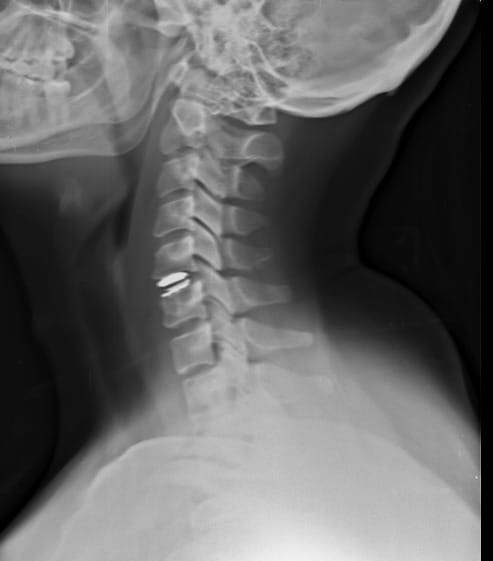
Ambas as técnicas são muito seguras e eficazes quando bem indicadas e executadas proporcionam uma rápida melhora e eliminam o risco de recidiva da hérnia de disco, uma vez que retira-se o disco completamente.
O Que é a Artroplastia Discal?
A artroplastia discal é um procedimento cirúrgico que substitui um disco intervertebral degenerado por uma prótese artificial, mantendo a movimentação normal da coluna. Diferente da artrodese, que fixa as vértebras, essa técnica permite maior flexibilidade e alívio da dor sem comprometer a mobilidade.
Principais Benefícios:
- Manutenção da mobilidade da coluna.
- Redução da sobrecarga em outros discos.
- Recuperação mais rápida e menos dor pós-operatória.
- Procedimento minimamente invasivo, com menor tempo de internação.
Quando a Artroplastia Discal é Indicada?
- Esse procedimento é recomendado para pacientes com:
- Hérnia de disco cervical ou lombar, causando dor intensa.
- Doenças degenerativas do disco, sem comprometimento severo das vértebras.
- Falta de resposta ao tratamento conservador, como fisioterapia e medicamentos.
- Boa mobilidade da coluna, sem sinais de instabilidade.
Como Funciona a Cirurgia?
- Pequena Incisão: Realizada na região cervical ou lombar, com técnicas minimamente invasivas.
- Remoção do Disco Danificado: Preservando as estruturas nervosas e ósseas.
- Implante da Prótese Artificial: Substitui o disco doente, mantendo a mobilidade.
- Recuperação Rápida: Alta hospitalar geralmente em 24 a 48 horas.
A monitorização eletrofisiológica
A monitorização eletrofisiológica intraoperatória é realizada pelo Neurologista clínico é uma tecnologia auxiliar muito importante para aumentar ainda mais a segurança das cirurgias para hérnia de disco.
Neurocirurgião Perto de Mim
Escolher o Neurocirurgião certo é essencial para garantir um tratamento eficaz e personalizado.
Se você está procurando um Neurocirurgião altamente qualificado, humano e com treinamento técnico cirúrgico de excelência para o tratamento de tumores cerebrais, agende agora uma consulta com Dr. Thiago Sipriano – Neurocirurgião.
Cuidar da sua saúde, incluindo a saúde do cérebro e da coluna, órgãos tão preciosos, mantendo seu perfeito funcionamento deve ser prioridade.
Lembre-se, independente do seu diagnóstico ou da sua dor há sempre algo para ser feito, seja para alívio, tratamento ou cura. Agende sua consulta e promova a sua própria saúde ao lado do Dr. Thiago Sipriano um Neurocirurgião de referência.
Avaliações de Pacientes
Os pacientes do Dr. Thiago Sipriano fazem uma avaliação muito positiva da sua consulta e das cirurgias realizadas, com destaque para huminadade, dedicação, atenção e resolução do problema do paciente.
Consultas Particulares para um Atendimento Individualizado
As consultas e acompanhamento com Dr. Thiago Sipriano são exclusivamente particulares.
Com o objetivo de realizar um atendimento personalizado e livre das interferências dos planos de saúde, oferecendo tratamento avançados e modernos.
FAQ
O que causa uma hérnia de disco?
O problema geralmente surge devido ao desgaste natural da coluna, má postura, esforço repetitivo ou levantamento de peso de forma incorreta. Fatores como obesidade e falta de fortalecimento muscular também contribuem.
Quais são os sintomas mais comuns?
Além da dor localizada, pode haver formigamento, fraqueza nas pernas ou braços e dificuldade para movimentar a coluna. Em casos graves, há perda de controle da bexiga ou intestino.
Como é feito o diagnóstico?
O médico avalia os sintomas e realiza exames físicos. Para confirmar, exames como ressonância magnética ou tomografia ajudam a visualizar a compressão nos nervos.
É possível tratar sem cirurgia?
Sim! A maioria dos casos melhora com fisioterapia, medicamentos e exercícios de fortalecimento. Só em situações específicas, como perda de movimento, a cirurgia é indicada.
Quanto tempo dura a recuperação?
Depende do tratamento. Com fisioterapia, pode levar semanas ou meses. Já a recuperação pós-cirúrgica varia conforme a técnica usada, mas exige repouso e acompanhamento especializado.
Posso prevenir esse problema?
Sim! Manter uma postura correta, fortalecer a musculatura das costas, evitar carregar peso excessivo e alongar-se regularmente reduzem muito os riscos.
Gestantes têm mais chances de desenvolver hérnia?
O aumento de peso e as mudanças posturais na gravidez podem sobrecarregar a coluna, mas com exercícios adequados e controle do ganho de peso, dá para minimizar esse risco.
Leia também:
Médico Neurocirurgião: https://drthiagosipriano.com.br/medico-neurocirurgiao-cranio-coluna/
Dor lombar: https://drthiagosipriano.com.br/dor-lombar/
Escoliose Idiopática: https://drthiagosipriano.com.br/escoliose-idiopatica/
Tumores cerebrais: https://drthiagosipriano.com.br/tumores-cerebrais-meningioma-glioblastoma/
Aneurismas cerebrais: https://drthiagosipriano.com.br/aneurisma-cerebral/
Fonte:
The spine journal: https://www.sciencedirect.com/science/article/abs/pii/S1529943021001108
Neurospine: https://www.e-neurospine.org/upload/pdf/ns-1836186-093.pdf